Cumplidos tres años del gobierno Petro, en salud hay algunos avances, pero también limitaciones y faltantes. Le achacan al Gobierno la responsabilidad de la crisis del sistema de salud, sindicación sin asidero, en tanto la situación crítica del sistema viene de tiempo atrás. La reforma de fondo sigue sin concretarse. Se mantienen grandes retos para la garantía del derecho a la salud para el conjunto de la población.
Al cumplirse tres años del Gobierno del Cambio se acentúan los balances de su gestión, que sin duda tiene avances en algunos aspectos, y limitaciones y errores en otros.
En relación con el tema de salud, las polémicas son fuertes al hacer este balance. Un sector, en el que militan los opositores a la reforma al sistema de salud, le atribuyen a la gestión de gobierno la actual crisis del sistema; otros sectores, por su parte, ubican claramente que es un asunto crónico y estructural que viene de muchos años atrás y que por eso se requiere un cambio de fondo que este gobierno ha buscado adelantar.
En este debate también se da una dura polémica sobre el tema de los dineros del sistema de salud, en tanto no son claras las cuentas de los montos utilizados realmente y la cuantía perdida en tres décadas de vigencia de la ley que la regula. No hay coincidencia en el monto de las deudas actuales de las EPS con las IPS y las ESE, y se presiona por parte de las EPS para que se incrementen ostensiblemente los recursos financieros a través de la UPC1, en tanto el argumento es que son exiguos y no alcanzan para cubrir lo que la gente requiere en materia de asistencia en este campo de sus derechos.
El cambio del modelo de atención en salud, que fue lanzado en el primer año del gobierno y que se ha ido implementando paulatinamente, se reglamentó con la expedición del Decreto 858 de 2025, el cual representa un avance en el proceso de territorialización de la atención en salud en el país desde un enfoque de atención primaria en salud (APS), no sin recibir diversas críticas y polemizar con que este decreto es el impulso a la reforma del sistema de salud, vía decreto ministerial, asunto que no ha lugar.
Avances en la gestión
La gestión en salud del gobierno nacional ha tenido varios frentes. Entre estos destacan: i) la gestión legislativa con la propuesta de reforma al sistema de salud; ii) la gestión directa en aspectos de enfrentamiento a diversos problemas de salud pública a través de la implementación de un modelo de atención territorializado con enfoque de APS; con generación de políticas públicas de salud con enfoque poblacional y diferencial; con la aprobación y puesta en escena del Plan Nacional de Salud Rural; y iii) la gestión financiera para la modernización, ampliación y dotación biomédica de la red pública hospitalaria, y con el fortalecimiento del mecanismo de giro directo a las IPS y ESE desde la Adres, sin pasar por las EPS.
Uno de los aspectos más destacados de la gestión, es la transformación del modelo de atención en salud centrado en la enfermedad individual, para pasar a uno territorializado, basado en la APS con prácticas de promoción, prevención y predicción temprana. Esta apuesta de gobierno encontró avances parciales, con resistencias políticas en entes territoriales de salud para su puesta en operación, entre ellos, por ejemplo, la generada por el Distrito Capital.
Uno de los principales logros reconocidos por el Ministerio de Salud ha sido la configuración de Equipos Básicos de Salud (EBS), que son la base del modelo territorializado de salud, al tener como objetivo acercar la atención integral a las personas, familias y comunidades, especialmente en zonas rurales y de difícil acceso, los cuales están conformados por un médico, un profesional de enfermería, cuatro auxiliares de enfermería, un líder comunitario/promotor y un profesional de salud o área social según necesidades. De acuerdo con cifras del propio Ministerio, se han conformado más de 10.000 EBS, 6.681 rurales y 3.965 urbanos, que han logrado atender a un porcentaje importante de población en zonas rurales y periurbanas.
Igualmente, en 2024, se lograron conformar 33 Equipos Básicos Especializados de Salud (Ebes), con presencia en 144 municipios del país. Estos equipos están conformados por especialistas en medicina interna, pediatría, psiquiatría y ginecobstetricia.
Con la actuación de estos Equipos de Salud, se ha fortalecido la presencia de profesionales en comunidades donde no existían servicios básicos de salud, mejorando la vacunación, el control prenatal y la detección de enfermedades crónicas, pero con la crítica de que el personal que se contrata para estos equipos se hace con una vinculación laboral flexible, por periodos muy cortos de tiempo, asunto que no le da una continuidad a la intervención que es fundamental en el enfoque de APS, ni le da estabilidad y tranquilidad a los y las trabajadoras.
Esta intervención territorializada, como ya se conoce por experiencias internacionales, suele tener un impacto positivo en la salud de la población. Para el caso de Colombia, un indicador trazador en salud como es la mortalidad materna en el año 2022 fue de 46 por 100.000 nacidos vivos, en 2023 fue de 44,5 y en 2024 fue de 452, mostrando una reducción atribuida en parte a la estrategia de APS, así como a las acciones implementadas mediante el Plan de Aceleración para la Reducción de la Mortalidad Materna.
Con el reciente Decreto 858 de 2025, se le ha dado una base normativa al Modelo de Salud Preventivo, Predictivo y Resolutivo, en el marco de lo estipulado en el Plan Nacional de Desarrollo 2022–2026. A través de esta norma se organiza y coloca en operación un nuevo enfoque territorial y comunitario de atención en salud, con énfasis en la promoción, prevención, predicción temprana, la participación y la equidad.
En este sentido, el modelo permite reorganizar la oferta de servicios, fortalecer la APS y recuperar el rol estratégico de lo público. No reemplaza la reforma estructural al sistema de salud, ni cambia el esquema de aseguramiento vigente, que ha sido el argumento de los sectores opuestos al decreto, crítica sin fundamento en la misma norma.
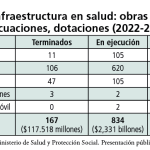
Otro aspecto de la gestión que tiene avances es el fortalecimiento de la infraestructura de atención en salud. Como lo muestra la tabla adjunta, se han invertido 2,4 billones de pesos en nuevas obras, en adecuaciones, en dotación biomédica. Un hito en este aspecto lo constituye la reapertura del Hospital Universitario San Juan de Dios y Materno Infantil, revirtiendo un hecho infame generado por el modelo de la Ley 100, al establecer un mercado de servicios en el cual ninguna institución prestadora de servicios de salud puede sobrevivir si una EPS no le compra servicios, que fue el caso del San Juan de Dios, que llevó a su cierre en el año 2001, luego de más de 400 años de estar activo y ser un patrimonio arquitectónico, académico y sanitario del país.
Reforma al sistema de salud, el gran escollo
En estos tres años, uno de los asuntos con mayor debate público en el tema de salud es, ¿se requiere o no una reforma al sistema de salud?
Unos sectores, entre ellos quienes han controlado el sistema de salud durante estas décadas, expresan que lo mejor que tiene el país es el sistema de salud y que por lo tanto no se requiere una reforma.
Otros sectores, han pedido desde años atrás el cambio de un modelo basado en el mercado, que niega sistemáticamente la garantía del derecho a la salud y que genera rentas para un sector particular a expensas de la salud y la vida de la gente. Este reclamo y aspiración fue el que recogió el gobierno nacional y por el cual propuso un proyecto de ley para su reforma.
Los sectores parlamentarios de los partidos tradicionales no le han dado paso a esta iniciativa legislativa. El primer intento lo archivó el Senado sin dar debate alguno. El segundo intento ha caminado a paso de tortuga y faltando un año de gobierno está por iniciar el debate en Senado, habrá que ver si le dan paso.
El tema nodal de este debate, y en el cual los sectores dominantes del sistema de salud no ceden, es la propuesta gubernamental de quitarle el manejo de los recursos públicos de salud a las EPS. Se habla de una cifra anual de 100 billones de pesos. Esta es la cereza del pastel, la que, por supuesto, estas empresas y los sectores económicos y políticos que se benefician de este manejo no quieren ceder por ningún motivo3.
A un año de terminar el gobierno y dado el contexto, se evidencia un panorama difícil para la aprobación e implementación de esta reforma. De un lado, por el contenido, en tanto la propuesta mantiene la iniciativa de acabar con la intermediación financiera de las EPS y de otro lado, por la implementación de ser aprobada, toda vez que quedaría a merced de quien asuma el gobierno 2026-2030: implementación si hay continuidad, congelamiento si no la hay.
En esta puja, se han establecido estrategias desde ambas orillas del debate. De un lado, los sectores en contra de la reforma han generado una narrativa que habla permanentemente de lo bueno que es el sistema que tenemos y de la destrucción que está haciendo el gobierno actual, a lo cual han sumado estrategias como el retraso o no pago de las EPS a las IPS y ESE y la no entrega de medicamentos, manteniendo stocks de algunos de ellos sin suminístrarlos. Esto ha generado, sin duda, un problema de oportunidad en la atención, retrasos en los procesos diagnósticos y terapéuticos, no entrega de medicamentos, generando dificultades para la gente y un gran malestar, vía por la cual han llevado a la gente a oponerse a la reforma.
Por su parte, el gobierno nacional, ante la no aprobación de la reforma, ha impulsado estrategias para avanzar en el sentido de la misma que ha incluido: profundizar el pago directo entre la Adres y las prestadoras de servicios de salud, la intervención de varias EPS, el ajuste al modelo de atención en salud, ajuste al monto de la UPC. También el ajuste al modelo de salud para el Magisterio, el cual se ha visto interferido y generado problemas y un gran malestar entre las y los docentes, asunto que ha tenido que ver con la actuación de la Fiduprevisora, que es la fiduciaria y administradora financiera y contractualdel Fondo Nacional de Prestaciones Sociales del Magisterio (Fomag), fondo encargado de garantizar la salud y las prestaciones económicas de los docentes oficiales y sus beneficiarios4.
Los billetes, una de las mayores polémicas y confrontaciones
El aspecto de los montos financieros del sistema de salud ha tenido mayor debate en el último año de gobierno, en especial por la decisión que tomó el gobierno de aumentar la UPC en 2024 solo en el porcentaje del IPC. Para el 2022 y 2023, el gobierno nacional había aumentado la UPC con el porcentaje de la tendencia histórica, pero una vez conocida mejor la fórmula en que se apoya este cálculo, que depende de diversas informaciones, entre ellas las que las EPS le entregan al Ministerio, que se identificó son de mala calidad, decidió hacer el aumento solo sobre la base del IPC, medida con la cual se disminuyó el monto de recursos que les llega a las EPS.
Con esto, las EPS y sectores en contra de la reforma y el Gobierno, estipularon que se ha generado una crisis profunda del sistema. La capacidad de incidencia política de los privados logró que la Corte Constitucional le exigiera al Ministerio de Salud crear una mesa con múltiples actores para revisar esta decisión de la fórmula y el monto del incremento de la UPC, mecanismo utilizado por las EPS para buscar revertir la decisión del gobierno nacional en esta materia.
Este tema de los recursos financieros del sistema de salud tiene varias aristas. Una de ellas es el grave problema de pérdidas financieras al interior del sistema durante estas tres décadas, que revela que hubo un desangre sistemático por parte de las EPS de los recursos públicos de la salud. Este monto se mueve entre una cifra de $32,9 billones, de acuerdo al informe de la Contraloría General de la República y de $100 billones en pesos de 2025, que sostiene el Gobierno Nacional, al hacer cuentas de toda la deuda histórica desde la puesta en operación en 1994 de la Ley 100 y su actualización por inflación y devaluación.
La forma de gobernar, un gran lunar
Un aspecto que vale la pena mencionar y que debe ser debatido ampliamente por los sectores progresistas, es el estilo y forma de gobierno dominante durante estos tres años, y para la muestra, el sector salud resulta un buen ejemplo.
No basta, desde una perspectiva progresista, llegar con ideas de cambio, se requiere formas de gobernar distintas, no se puede llegar a reproducir las formas coloniales de gobierno que se ha tenido en el país por más de 200 años. Se debe enfrentar la forma de actuación del Estado, que tritura, que coopta, que subordina y que lleva a replicar formas de actuación que son las hegemónicas, tradicionales y que no tienen nada de progresistas.
Se debe tener un equilibrio entre lo técnico y lo político, no se puede despreciar lo técnico, lo que se requiere es sincronizar los aspectos técnicos requeridos en la gestión de gobierno, con la perspectiva política, en este caso la de cambio social.
No pueden replicarse las formas verticales, autoritarias, patriarcales, despectivas, en el trato y ejercicio de dirección, que como en el caso del sector salud ha resaltado. Mucho menos replicar las formas clientelistas dominantes históricamente en el ejercicio de los gobiernos. No se puede desconocer, muchos menos maltratar, a los y las trabajadoras que están vinculadxs en las instituciones, se trata de involucrarlxs, de convencerlxs, de enamorarlxs, para sumarlxs en el proyecto político de cambio. Y en este camino, se tiene el deber de avanzar en formas laborales estables, dignas y no de perpetuar la precarización laboral a que han estado sometidxs por décadas por el sistema de salud y laboral.
Retos en salud para el último año de gobierno
El balance de estos tres años deja sinsabores. El reconocimiento de algunos avances, sumado a la frustración por no lograr cambios claves, como el de la reforma al sistema de salud. Pero esto a la vez arroja lecciones, dejando claro que no son posibles los cambios de fondo sin la participación amplia, activa y constante de los sectores y movimientos sociales, presionando, empujando, exigiéndolos, más la necesidad de contar con un Congreso con mayorías parlamentarias a favor de los cambios sociales.
En este último año, electoral, que por tanto limita los trámites legislativos, en materia de salud el Gobierno debe meterle todo el acelerador a la gestión de salud en varios aspectos, buscando que estos puedan seguir en implementación en el próximo periodo presidencial.
Uno de ellos, es la puesta en implementación amplia del modelo de atención territorializado con base en APS, lo que demanda el fortalecimiento de los centros de salud primaria y la configuración de los equipos de salud adscritos, que se mantengan de forma estable y con condiciones laborales dignas.
Otro, es en relación al tema de los recursos financieros del sistema de salud, que requiere establecer adecuadamente para qué se utilizan, quiénes los utilizan, cómo los utilizan y qué resultados de salud realmente generan y no aceptar simplemente que deben incrementarse desmesuradamente por la vía de la UPC. Esto demanda crear un mecanismo social y técnico que establezca la verdad sobre lo sucedido con los recursos públicos de salud del sistema en las tres décadas de existencia, incorporando medidas como las auditorias forenses, a la vez que garantizar la devolución de los dineros hurtados del sistema.
Para los sectores sociales también existen retos, uno de ellos: no dejarse arrebatar las banderas del movimiento social en salud por otros sectores, que la instrumentalizan, como es el caso del llamado Pacto nacional por un mejor sistema de salud en Colombia, que lidera la Andi5, representante del gremio empresarial de Colombia que tiene el cinismo ahora si de hablar del derecho a la salud, cuando ha impulsado su perspectiva mercantil a lo largo de estas décadas, y que adicionalmente instrumentaliza a algunas asociaciones de usuarios de salud y pacientes para colocarlas a favor de sus intereses gremiales y económicos.
Otro reto descansa en garantizar la plena autonomía de los movimientos sociales, sin renunciar a la iniciativa, impulsando, con el gobierno o sin él, la efectiva reforma del sector. La pasividad dominante en estos años, expectantes de lo que hiciera o dejara de hacer el Gobierno, es un proceder por superar.